Wiele kobiet po porodzie dowiaduje się, że ich dziecko ma żółtaczkę i musi pozostać w szpitalu. Część matek może zostać razem z dzieckiem, ale część z nich otrzymuje wypis przy jednoczesnym zatrzymaniu dziecka w szpitalu. Kobiety czują się zrozpaczone i rozdarte. Z jednej strony za wszelką cenę pragną być przy swoim dziecku, z drugiej martwią się o jego zdrowie, bo żółtaczka u noworodka brzmi groźnie.
Kobiety skarżą się, że nie otrzymują pełnej informacji od personelu o stanie zdrowia dziecka, faktycznym stopniu zagrożenia i alternatywnych metodach leczenia żółtaczki w warunkach domowych. Rodzice nie wiedzą, że w wielu przypadkach mają wybór – mogą zgodzić się na pobyt dziecka w szpitalu, ale mogą też wypisać je na żądanie do domu, by tam kontynuować leczenie. W ten sposób naruszane są zarówno ich prawa – prawo do informacji i do podejmowania świadomych decyzji, jak i prawa małego pacjenta, czyli dziecka – więcej na ten temat możesz przeczytać tutaj i tutaj.
Przeczytajcie o tym, czym jest żółtaczka, skąd się bierze i jakimi metodami można ją leczyć, byście mogli już w szpitalu świadomie decydować o postępowaniu ze swoim dzieckiem w przypadku stwierdzonej żółtaczki.
CO TO JEST BILIRUBINA?
Po przyjściu noworodka na świat, dochodzi do szeregu ważnych zmian w jego organizmie, które pozwolą mu funkcjonować w późniejszym życiu.

Przede wszystkim, wraz z przecięciem pępowiny przerwana zostaje możliwość wymiany składników odżywczych oraz ubocznych produktów przemiany materii między płodem a matką. Od tej pory dziecko musi pobierać pokarm i trawić go samodzielnie, zaczyna też samodzielnie oddychać. W życiu płodowym maluch potrzebuje znacznie więcej krwinek czerwonych niż po urodzeniu. Po porodzie następuje więc rozpad części krwinek, którego produktem ubocznym jest bilirubina. Bilirubina to właśnie żółty barwnik, którego stężenie mierzy się noworodkom.
Bilirubina wchodzi w skład żółci produkowanej w wątrobie – i to jest właśnie zadanie wątroby – przetwarzać ten barwnik do żółci. Wątroba jednak, której po urodzeniu przybyło dużo nowych zadań, może nie poradzić sobie z przetwarzaniem całej bilirubiny. W takim wypadku możemy mówić o fizjologicznej dysfunkcji w zakresie metabolizmu bilirubiny. Nadmiar barwnika (tego nieprzetworzonego w żółć) jest uwalniany do krwioobiegu, powodując m.in. żółty kolor skóry. [2, 5]
ŻÓŁTACZKA FIZJOLOGICZNA U NOWORODKA
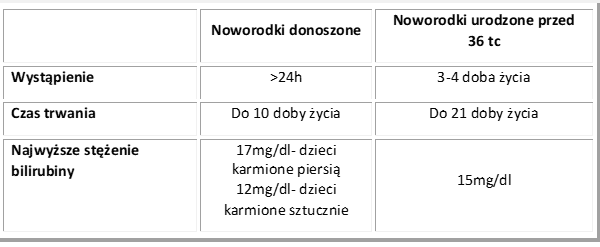
O fizjologicznej żółtaczce mówimy w momencie, gdy pojawia się po 24 godzinie życia dziecka i ustępuje maksymalnie do 10. dnia, a górny poziom bilirubiny całkowitej (pośredniej i bezpośredniej – są to kolejne stadia przemiany bilirubiny od rozpadu hemoglobiny do powstania żółci) nie przekracza 12 mg/dl u noworodków karmionych sztucznie i 17mg/dl karmionych piersią. Jest to pierwszy rodzaj żółtaczki – tak zwana postać wczesna żółtaczki fizjologicznej. Dotyczy ona około 60% dzieci urodzonych w terminie i 80% wcześniaków. To, czy wystąpi u danego dziecka zależy od kilku czynników. Głównie od ilości przyjmowanego przez dziecko pokarmu. Im wcześniej i więcej noworodek jest przystawiany do piersi, tym żółtaczka jest łagodniejsza.
Nieco inne normy bilirubiny są stosowane w przypadku dzieci urodzonych przed 36 tygodniem ciąży. Wynika to z faktu większej niedojrzałości wątroby. U nich żółtaczka fizjologiczna może potrwać do 21 doby życia, a górna granica normy bilirubiny wynosi 15 mg/dl. Zestawienie stężenia bilirubiny przy żółtaczce fizjologicznej u noworodków donoszonych i wcześniaków prezentuje poniższa tabela.
ŻÓŁTACZKA PATOLOGICZNA U NOWORODKA
Dla prawidłowego postępowania i leczenia ważnym jest umiejętne zdiagnozowanie i rozróżnienie żółtaczki fizjologicznej od patologicznej. O patologicznej żółtaczce mówimy, gdy pojawia się już w pierwszej dobie życia dziecka lub przedłuża się i trwa ponad 10 dni oraz gdy stężenie bilirubiny przekracza 17 mg/dl lub 12 mg/dl – w przypadku karmienia sztucznego. [3]

Amerykańska Akademia Pediatrii wymienia pewne czynniki ryzyka, które mogą nasilać żółtaczkę fizjologiczną i zmienić jej postać na patologiczną – wymagającą leczenia, między innymi:
- krwiaki podokostnowe,
- choroba hemolityczna,
- cukrzyca u matki przewlekła i ciążowa,
- infekcje u noworodka (bakteryjne, posocznica, zakażenie wrodzone toksoplazmozą, cytomegalią, wirusem wątroby typu B),
- niedotlenienie okołoporodowe,
- kwasica,
- ciężka hipoglikemia,
- niestabilność temperatury,
- niewydolność oddechowa. [4]
Żółtaczka u dziecka może również nasilać się po zastosowaniu niektórych leków przez matkę w ciąży i w trakcie porodu, m.in. oksytocynę (podawana w czasie porodu, ma za zadanie zwiększyć siłę i częstość skurczów), tokolityki (leki hamujące skurcze u pań, którym zagraża poród przedwczesny) i sulfonamidy (leki przeciwbakteryjne).
[space size=20]
ŻÓŁTACZKA – KONFLIKT SEROLOGICZNY W UKŁADZIE RH
Do konfliktu serologicznego dochodzi, gdy matka dziecka ma grupę krwi z czynnikiem Rh ujemnym, a ojciec dziecka z Rh dodatnim i dziecko dziedziczy ten czynnik po ojcu. W momencie, gdy krew dziecka z Rh dodatnim dostanie się do krwioobiegu matki, Rh ujemna matka zaczyna wytwarzać przeciwciała. Dopiero gdy matczyne przeciwciała przeciwko czynnikowi Rh (które ma dziecko) przedostają się do niego, zaczyna się konflikt serologiczny. Dlatego tak ważne jest badanie grupy krwi każdej kobiety w ciąży, by móc zastosować profilaktykę w postaci podania immunoglobuliny każdej kobiecie ciężarnej, każdej kobiecie po poronieniu oraz matkom po porodzie z wynikiem Rh minus i nie dopuścić do powstania konfliktu.
Żółtaczka z powodu konfliktu serologicznego jest żółtaczką patologiczną. W takim przypadku też dochodzi do rozpadu krwinek czerwonych, ale przyczyną tego rozpadu są wytworzone przeciwciała przez matkę, które osadzają się na krwince i ją niszczą. Jeśli konflikt serologiczny zostanie zdiagnozowany, ważna jest szybka interwencja i leczenie. Rozpoznania konfliktu serologicznego można dokonać jeszcze w ciąży na podstawie badania usg oraz na podstawie badania próbek krwi pobranych z pępowiny.
Każde dziecko po porodzie, którego matka ma czynnik Rh ujemny, ma pobieraną krew z żyły celem zbadania grupy krwi oraz obecności przeciwciał, które mogą atakować ich krwinki. Jeśli wynik BTA (czyli obecności przeciwciał) okaże się dodatni, natychmiast podejmowane jest leczenie. Dziecko od razu musi zostać poddane fototerapii ciągłej najlepiej od pierwszych godzin życia. Na podstawie dodatkowych badań krwi lekarz może zadecydować o transfuzji wymiennej czyli wymianie krwi dziecka na nową. [7]
ŻÓŁTACZKA – KONFLIKT SEROLOGICZNY W UKŁADZIE GRUPOWYM AB0
Oprócz konfliktu spowodowanego niezgodnością w czynnikach Rh występować może niezgodność w układzie grupowym AB0. Dochodzi do niego, gdy mama ma grupę krwi 0, a dziecko dziedziczy grupę A lub B. Tak jak w przypadku konfliktu czynnika Rh, tak również w tym konflikcie musi dojść do „zetknięcia się” krwi matki i dziecka, żeby konflikt wystąpił. Taki rodzaj konfliktu jest stosunkowo rzadki i ujawnia się po porodzie. Zazwyczaj stan malucha jest dobry.
OPIEKA NAD NOWORODKIEM Z ŻÓŁTACZKĄ FIZJOLOGICZNĄ
Żółtaczka fizjologiczna ustępuje sama, nie wymaga leczenia i nie zagraża życiu i zdrowiu noworodka. W przypadku jej pojawienia się można zastosować naturalne sposoby, które przyspieszą wydalenie bilirubiny z organizmu dziecka, takie jak:
- karmienie mlekiem kobiecym,
- częste kąpiele,
- korzystanie z promieni słonecznych.
Najważniejszym i najskuteczniejszym sposobem na obniżenie poziomu bilirubiny u dziecka jest karmienie naturalne. Należy zadbać o wczesne rozpoczęcie karmienia piersią. Według rekomendacji Polskiego Towarzystwa Gastroenterologicznego oraz WHO powinno ono nastąpić już w pierwszej godzinie po porodzie niezależnie od tego, czy był to poród drogami natury czy cięcie cesarskie. Im szybciej matka zacznie przystawiać swoje dziecko do piersi, tym szybciej uruchomi laktację. Produkcja mleka w piersiach działa na zasadzie: im większy popyt, tym większa podaż, dlatego tak ważna jest stymulacja piersi do pracy przez ssące dziecko. Wczesne karmienie mlekiem matki (karmienie piersią lub odciągniętym mlekiem) jest profilaktyką przed patologiczną żółtaczką – ma na celu niedopuszczenie do utraty masy ciała dziecka >10% masy urodzeniowej oraz zadbanie o prawidłowe nawodnienie. Ponadto, regularnie dostarczany pokarm zachęci wątrobę do efektywniejszej pracy i lepszego usuwania nadmiaru bilirubiny. [1]
Pacjentka powinna otrzymać pełne wsparcie i pomoc w przystawieniu dziecka do piersi oraz powinna być zachęcana do wyłącznego karmienia piersią. W 2015 roku Polskie Towarzystwo Neonatologiczne wydało Standardy Opieki Medycznej nad noworodkiem w Polsce, w których znalazły się również standardy dotyczące opieki nad dziećmi z żółtaczką. Podkreślono w nich, że obecnie nie zaleca się odstawiania dziecka od piersi i podawania preparatu mlekozastępczego w celu obniżenia żółtaczki, ponieważ takie postępowanie negatywnie wpływa na laktację. Polskie Towarzystwo Neonatologiczne nie zaleca również gotowania lub pasteryzowania mleka mamy oraz przepajania dziecka wodą bądź glukozą. Bardzo istotną rzeczą jest sposób i jakość karmienia piersią. Nie zawsze problem znajduje się w samej laktacji, ale w nieefektywnym pobieraniu pokarmu przez dziecko. Warto zwrócić uwagę na to, w jaki sposób dziecko ssie. Jeśli matka ma wątpliwości co do prawidłowego przystawienia dziecka do piersi, zawsze powinna otrzymać pomoc od wykwalifikowanego personelu medycznego w zakresie laktacji.
W przypadku występowania żółtaczki fizjologicznej i utraty masy ciała dziecka >10% masy urodzeniowej pod warunkiem, że technika karmienia oraz ssania przez dziecko jest prawidłowa, należy rozpatrzyć karmienie odciągniętym mlekiem matki lub mlekiem z banku mleka kobiecego, a w ostatniej kolejności – mlekiem modyfikowanym. Zalecenie to powinno zostać rozpatrzone także w przypadku zbyt krótkich karmień i widocznych objawów odwodnienia dziecka. [3]
ŻÓŁTACZKA POKARMU KOBIECEGO
Jest to drugi rodzaj żółtaczki fizjologicznej związany z karmieniem piersią – tak zwana postać późna. Opisana wyżej postać wczesna to żółtaczka fizjologiczna, która powinna ustąpić do 10 doby życia dziecka. Żółtaczka pokarmu kobiecego pojawia się najczęściej po 7 dobie (wartość bilirubiny >10mg/dl) i może się utrzymywać nawet do 12 tygodnia życia dziecka. Dotyczy ona 2-4% noworodków. Szczyt żółtaczki przypada na ok. 15- 20 dobę życia dziecka, w którym wartości bilirubiny wzrosnąć mogą nawet do 20-30mg/dl.

Mechanizm powstawania tego rodzaju żółtaczki nie jest do końca wyjaśniony, ale uważa się, że dojrzałe mleko kobiece (produkowane właśnie około tygodnia po porodzie) zawiera substancje, które powodują, że bilirubina zwrotnie wchłania się z jelit do krwi. Wystąpienie późnej żółtaczki u dziecka nie musi oznaczać końca karmienia piersią! Nie zaleca się również testu karencji, który jest w Polsce jeszcze dość często wykorzystywany. Polega on na zaprzestaniu karmienia naturalnego i zastąpienia mleka matki mieszanką sztuczną na czas 24h. Żółtaczka pokarmu kobiecego potwierdza się jeśli wartość poziomu bilirubiny spada o ok. 2mg/dl od wartości zmierzonej przed odstawieniem karmienia piersią. [7]
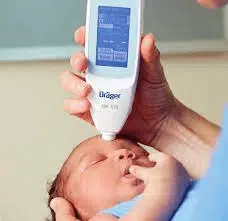
Co zrobić kiedy ten rodzaj żółtaczki pojawia się u malucha? Nie przestawaj karmić piersią! Obecnie nie jest to wskazanie do rezygnacji z karmienia naturalnego. Ważne jest kontrolowanie poziomu bilirubiny. Kobieta i dziecko po wyjściu ze szpitala mają prawo do minimum 4 wizyt poporodowych położnej środowiskowej. Na każdej z wizyt położna powinna ocenić poziom żółtaczki, wykorzystując do tego skalę Kramera (ocena zażółcenia powłok skórnych) lub bilirubinometr. Bilirubinometr jest to specjalny miernik, który nieinwazyjnie i bezboleśnie mierzy przez skórę poziom bilirubiny. Coraz częściej rodzice mogą wypożyczyć go do domowego użytku, ponieważ jest bardzo łatwy w obsłudze i szybko daje wynik, dzięki temu kontrolowanie żółtaczki może odbywać się częściej.
Warto wykorzystać promienie słoneczne jako naturalną fototerapię (opisana niżej) oraz częściej kąpać dziecko w wanience lub specjalnym wiaderku. Noworodki posiadają otwarte pory w skórze i częstsze kąpiele wspomogą wypłukanie przez nie bilirubiny.
W przypadku późnej postaci żółtaczki dzieci mają dobrą aktywność, prawidłowe łaknienie i regularne wypróżnienia. Nie mają problemu z przyrostami masy ciała. Jeżeli jednak wartości bilirubiny nie będą się obniżać lub będą narastać zbyt szybko (ponad 5mg/dl na dobę) i zaczną osiągać wartość 20 mg/dl (wartość >17mg/dl już wskazuje na patologiczną postać żółtaczki – wymaga leczenia) należy bezwzględnie zastosować leczenie, o którym zadecyduje lekarz, by nie dopuścić do wystąpienia powikłań.
[space size=20]
OPIEKA NAD NOWORODKIEM Z ŻÓŁTACZKĄ PATOLOGICZNĄ
W celu obniżenia żółtaczki patologicznej stosuje się wszystkie opisane wyżej sposoby (karmienie naturalne, kąpiele, promienie słoneczne), ale często konieczna jest fototerapia. Wykorzystuje ona się najczęściej fale światła niebieskiego i fioletowego, które powodują, że bilirubina staje się rozpuszczalna w wodzie, dzięki czemu organizm noworodka może łatwiej się jej pozbyć. To samo działanie mają promienie słoneczne, które można wykorzystać jako naturalną fototerapię (dostosowując czas ekspozycji na słońce oraz ubiór dziecka do warunków atmosferycznych). W warunkach szpitalnych wykorzystuje się inkubatory zamknięte z lampami lub łóżeczka ze specjalnym materacykiem. Odsłania się jak największą powierzchnię ciała dziecka dla jak najlepszych efektów terapii, pamiętając o zabezpieczeniu oczu i narządów płciowych.
Wybór tej metody zależy od:
- poziomu bilirubiny,
- występowania czynników ryzyka, które były wcześniej wymienione,
- tygodnia ciąży, w którym dziecko się urodziło,
- wieku noworodka (godzina życia).
Wskazaniem do fototerapii dla noworodków urodzonych po 38 tygodniu ciąży i nieobciążonych czynnikami ryzyka (na podstawie wytycznych Amerykańskiej Akademii Pediatrii) są wartości bilirubiny powyżej:
- 12 mg/dl w 1 dobie życia
- 15 mg/dl w 2 dobie życia
- 18 mg/dl w 3 dobie życia
- 20 mg/dl w 4 dobie życia
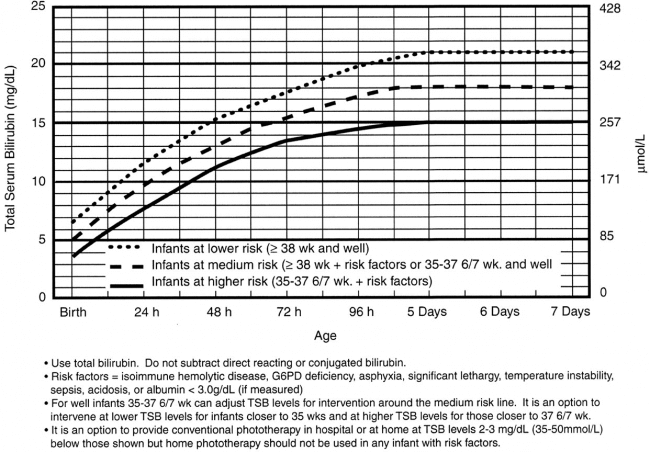
Fototerapia powinna trwać 24- 48 godzin cięgiem z przerwami na karmienie (czasem dostępne są specjalne kocyki do naświetlań, w które dziecko jest zawinięte, wtedy nie ma potrzeby przerywania terapii na czas karmienia) i jeśli poziom bilirubiny we krwi zbadany po 6-12 godzin od zakończenia fototerapii będzie niższy o 1,5-3 mg/dl od wartości granicznych, od których wskazana jest fototerapia odpowiednia dla danego wieku dziecka, można wówczas odstawić naświetlanie. Wartości te zostały podane nad wykresem.
Obecnie, fototerapię można stosować także w warunkach domowych.
FOTOTERAPIA W WARUNKACH DOMOWYCH
Jeśli u noworodka lekarz nie zaleca innych metod leczenia niż naświetlanie i częste karmienie piersią oraz nie występują inne niż żółtaczka przeciwskazania do wypisu dziecka ze szpitala, to rodzice mogą rozważyć fototerapię domową. Fototerapia domowa jest też rozwiązaniem dla dziecka, któremu po wypisie do domu poziom bilirubiny wzrósł. Na wypis dziecka z żółtaczką ze szpitala składa się kilka czynników:
- wartość bilirubiny we krwi (10- 13mg/dl),
- informacja, czy wartość ta ma tendencję spadkową i jak szybko spada,
- czynniki ryzyka, które nasiliły żółtaczkę,
- sposób żółtaczka była leczona (fototerapia, podawanie mleka sztucznego itd.).
Decyzję o wypisaniu małego pacjenta podejmuje lekarz na podstawie jego historii choroby i aktualnego stanu zdrowia. W przypadku gdy rodzice nie zgadzają się z opinią lekarza (np. o przedłużeniu pobytu dziecka w placówce), mogą poprosić o konsultację innego specjalisty, a ostatecznie rozważyć wypis na żądanie.
Kocyki lub materacyki do naświetlań można znaleźć w wypożyczalniach (stacjonarnych lub internetowych), niektórych przychodniach lub gabinetach położnych POZ.
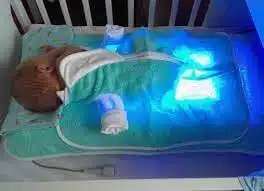
Ważne jest, aby podczas domowej terapii większość czasu maluszek spędzał na naświetlaniu. Dziecko rozbieramy do pieluszki, zakładamy specjalne okularki lub opaskę na oczy i umieszczamy pod lampą. W czasie naświetlania trzeba pamiętać o kontrolowaniu temperatury ciała dziecka oraz zadbać o prawidłowe nawodnienie. Jeśli dziecko samo nie domaga się karmienia, warto je zachęcać i przystawiać do piersi, nie robiąc przerw dłuższych niż 3 godziny. Prawidłowa temperatura u dzieci mierzona pod pachą wynosi od 35,6 do 37,2 stopni Celsjusza.
W związku z prowadzeniem fototerapii w warunkach domowych, dziecko musi mieć codziennie oznaczany poziom bilirubiny we krwi lub za pomocą bilirubinometru do czasu osiągnięcia wartości niższej niż 15 mg/dl. [2,3,4,5]. W przypadku oznaczenia poziomu bilirubiny z krwi należy udać się do laboratorium. Badanie może być wykonane odpłatnie lub w ramach NFZ (potrzebne jest skierowanie od lekarza pediatry). To od lekarza pediatry i zasad panujących w danej przychodni zależy, czy takie skierowanie lekarz wyda w formie papierowej czy elektronicznie oraz czy każdorazowo wydanie skierowania będzie uprzedzone wizytą i badaniem dziecka. Warto wcześniej skontaktować się z przychodnią i lekarzem, do którego dziecko będzie zapisane, i zapytać o tę kwestię.
Decyzję o zakończeniu fototerapii domowej bądź o dalszym leczeniu (położna zaleca wizytę u pediatry, który podejmuje dalsze leczenie dziecka) w przypadku kiedy fototerapia domowa nie przynosi pożądanych skutków, podejmuje położna środowiskowa, która przychodzi na wizyty patronażowe min. 4 razy po wyjściu mamy i dziecka ze szpitala. Zdarza się, że konieczna jest ponowna hospitalizacja dziecka – wtedy maluch jest kierowany na oddział neonatologiczny (do 28 dnia życia ) lub pediatryczny.
Na co zwrócić szczególną uwagę podczas domowej fototerapii i bezwzględnie udać się do lekarza?
- gdy zaobserwujemy, że dziecko jest ospałe, apatyczne nie ma ochoty na karmienie, nie wykazuje aktywności,
- kolor skóry z żółtego/pomarańczowego zmienia się na żółto-oliwkowy,
- stolce są odbarwione i mają barwę szaro-białą,
- mocz jest bardzo ciemny, żółtobrązowy,
- dziecko zachowuje się inaczej niż dotychczas, wykonuje dziwne ruchy, ma drgawki, głośny, piskliwy krzyk,
- pojawia się wiotkość mięśni. [2]
O CO TYLE KRZYKU? POWIKŁANIA NIELECZONEJ ŻÓŁTACZKI
Jeśli żółtaczka u noworodka byłaby nieleczona, to mogłaby osiągnąć wartości toksyczne (nie są do końca znane konkretne wartości, ale przypuszcza się, że stężenie bilirubiny >30mg/dl przenika do mózgu powodując jego uszkodzenie). Powikłanie to nosi nazwę encefalopatii bilirubinowej lub żółtaczki jąder podkorowych i prowadzi do nieodwracalnych zmian w mózgu. Powoduje niedosłuch/ głuchotę, drgawki, porażenie mózgowe, niedorozwój umysłowy a w najgorszym wypadku do zgonu [4]. W obecnych czasach, powikłania takie zdarzają się niezwykle rzadko dzięki szybkiemu działaniu po porodzie i monitorowaniu stężeń bilirubiny u maluszka.
ŻÓŁTACZKA U NOWORODKA, A PRAWA RODZICA
Jeśli czujesz, że w szpitalu nie otrzymujesz pełnej informacji o stanie zdrowia dziecka, a chcesz podjąć świadomą decyzję o leczeniu swojego dziecka – zadawaj pytania. Pytaj o poziom bilirubiny, o rodzaj żółtaczki, o inne metody leczenia w przypadku żółtaczki patologicznej. I pamiętaj – ostateczna decyzja – o pozostawieniu dziecka w szpitalu lub zabraniu go do domu – należy także do Ciebie, jako rodzica.
Agata Śmigaj
mgr położnictwa
Źródła:
- Nehring- Guglińska M. , Żukowska- Rubik M., Pietkiewicz A.; “Karmienie w teorii i praktyce. Podręcznik dla doradców i konsultantów laktacyjnych oraz położnych, pielęgniarek i lekarzy”; Kraków, Medycyna Praktyczna, 2017: 429-432
- Młynarska K.A.; Wybrane diagnozy i interwencje pielęgniarskie w patologiach okresu noworodkowego; Pediatria i pielęgniarstwo pediatryczne.
- Borszewska- Kornacka M.K, Tołłoczko J.; Żółtaczki okresu noworodkowego. (W:) Standardy opieki medycznej nad noworodkiem w Polsce. Zalecenia Polskiego Towarzystwa Neonatologicznego. Wydanie II. Warszawa, Media Press, 2017: 86-95
- American Academy of Pediatrics Subcommittee on Hyperbilirubinemia. Management of hyperbilirubinemia in the newborn infant 35 or more weeks of gestation. Pediatrics, 2004; 114 (1): 297-316
- pediatrics.aappublications.org
- https://m.facebook.com/saludlampydofototerapii/posts?__nodl&ref=external%3Awww.google.com&_rdr
- Gadzinowski J., Szymankiewicz M., Gulczyńska E.; Podstawy Neonatologii. Podręcznik dla studentów; Oddział Wielkopolski Polskiego Towarzystwa Medycyny Perinatalnej. Poznań, 2014
- https://www.google.com/search?q=bilirubinometr&source=lnms&tbm=isch&sa=X&ved=2ahUKEwjWp-qpiIL0AhVCLewKHVhNBM8Q_AUoAnoECAEQBA#imgrc=JyJTnaTRYbew2M&imgdii=avtRrIpmeI7IvM



